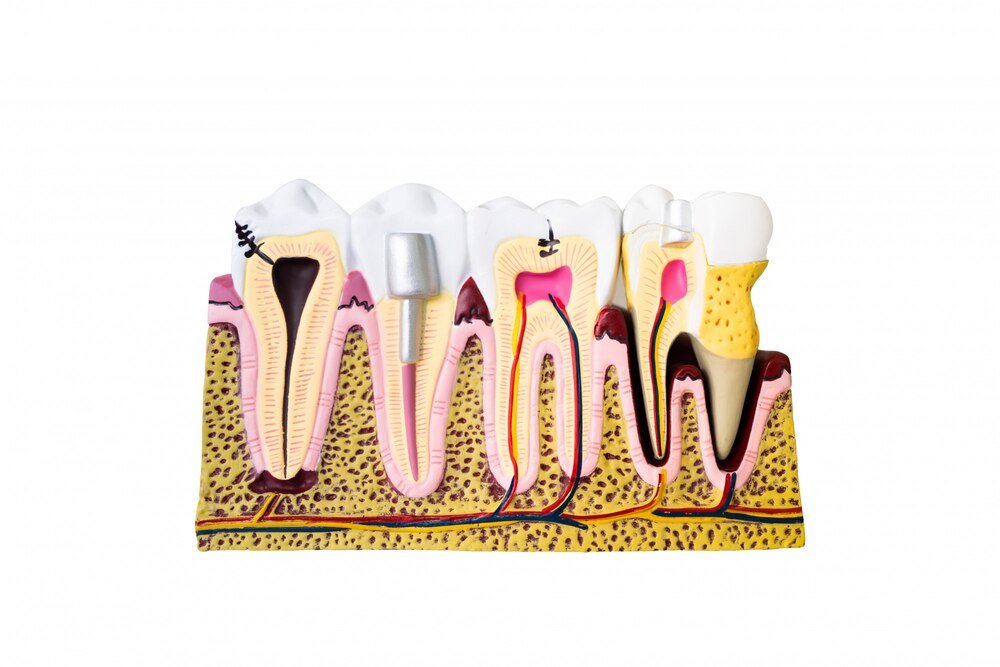
Ząb przeznaczony do leczenia kanałowego przypomina dom, w którym trzeba zdemontować całe wnętrze, zostawiając jedynie ściany zewnętrzne. W praktyce oznacza to usunięcie całej żywej tkanki z wnętrza zęba – miazgi, nerwów i naczyń krwionośnych – przy zachowaniu jego struktury zewnętrznej. Zrozumienie, jak dokładnie wygląda ten proces, pomaga przygotować się mentalnie na zabieg i zmniejsza naturalny lęk przed dentystą. Sam ząb po zakończonym leczeniu funkcjonuje inaczej niż zdrowy – staje się bardziej kruchy, ale przy odpowiedniej pielęgnacji może służyć jeszcze przez wiele lat.
Stan zęba przed rozpoczęciem leczenia
Ząb wymagający leczenia kanałowego najczęściej wygląda z zewnątrz zupełnie normalnie. Może mieć widoczną próchnicę, pęknięcie lub starą wypełnię, ale równie dobrze może wydawać się nienaruszony. Problem kryje się w środku – w komorze miazgi i kanałach korzeniowych, gdzie doszło do zapalenia lub martwicy tkanki nerwowej.
Charakterystyczne objawy wskazujące na konieczność leczenia kanałowego to:
- Silny, pulsujący ból nasilający się w nocy
- Nadwrażliwość na ciepło i zimno utrzymująca się po usunięciu bodźca
- Obrzęk dziąsła w okolicy wierzchołka korzenia
- Ciemnienie korony zęba
W strukturze anatomicznej ząb składa się z korony (części widocznej) i korzenia (ukrytego w kości). Wewnątrz biegnie system kanałów – od jednego w siekaczach do nawet czterech w trzonowcach. To właśnie te kanały stają się polem bitwy podczas zabiegu. Średnia długość kanału korzeniowego wynosi 18-22 mm, choć w zębach trzonowych może sięgać nawet 25 mm.
Przygotowanie zęba i uzyskanie dostępu
Pierwszy etap leczenia to wykonanie otworu dostępowego w koronie zęba. Dentysta usuwa wszystkie tkanki próchnicowe oraz stare wypełnienia, a następnie preparuje odpowiedni otwór prowadzący bezpośrednio do komory miazgi. W zębach przednich otwór wykonuje się od strony podniebiennej lub językowej, w bocznych – od góry, w powierzchni żującej.
Kształt i wielkość otworu zależy od anatomii konkretnego zęba. W zębach jednokorzeniowych powstaje niewielki, okrągły otwór. W trzonowcach – większy, często trójkątny lub prostokątny, umożliwiający dostęp do wszystkich ujść kanałowych. Na tym etapie ząb wygląda jak miniaturowa jaskinia z wyraźnie widocznym ciemnym wnętrzem.
Komora miazgi w zębie trzonowym ma objętość zaledwie 0,02-0,04 ml, ale zawiera skomplikowaną sieć naczyń krwionośnych i włókien nerwowych, które trzeba całkowicie usunąć.
Usuwanie miazgi i oczyszczanie kanałów
Po uzyskaniu dostępu następuje ekstirpacja miazgi – usunięcie tkanki nerwowej ze wszystkich kanałów. Dentysta używa do tego specjalnych narzędzi zwanych ciągnikami miazgi – cienkich, haczykowatych igieł, które wyciągają włóknistą tkankę z wnętrza kanału.
Mechaniczne opracowanie kanałów
To najbardziej czasochłonny i techniczny etap zabiegu. Kanały są opracowywane specjalnymi narzędziami – pilnikami endodontycznymi o coraz większej średnicy. Współcześnie używa się głównie pilników maszynowych wykonanych z niklu-tytanu, które poruszają się w specjalnym mikromotorom z prędkością około 300 obrotów na minutę.
Proces wygląda następująco: dentysta wprowadza kolejno pilniki o rosnącej średnicy (od 0,06 mm do nawet 0,60 mm), usuwając warstwę za warstwą zębinę z wnętrza kanału. Kanał rozszerza się i nabiera regularnego, stożkowatego kształtu. Średnio na jedno opracowanie kanału przypada 8-12 różnych pilników, używanych w ściśle określonej kolejności.
Podczas pracy pilniki są stale płukane roztworem podchlorynu sodu – substancji o silnych właściwościach dezynfekujących i rozpuszczających resztki organiczne. Ząb w trakcie tego etapu jest mokry, wewnątrz otworu dostępowego widać pianę powstającą z kontaktu płukanki z resztkami tkanek.
Pomiar długości roboczej
Kluczowym momentem jest ustalenie, jak głęboko można opracowywać kanał. Służy do tego apeks lokalizator – elektroniczny przyrząd mierzący odległość od brzegu zęba do fizjologicznego zwężenia w okolicy wierzchołka korzenia. Alternatywnie wykonuje się zdjęcie rentgenowskie z pilnikiem wprowadzonym do kanału. Dokładność pomiaru musi wynosić ±0,5 mm – niedopracowanie lub przepracowanie kanału prowadzi do niepowodzenia leczenia.
Dezynfekcja i przygotowanie do wypełnienia
Po mechanicznym oczyszczeniu kanały wymagają intensywnej dezynfekcji chemicznej. Używa się do tego kilku substancji płuczących:
- Podchloryn sodu 2-5% – główny środek dezynfekujący, rozpuszczający resztki organiczne
- EDTA 17% – usuwa warstwę mazistą z powierzchni zębiny
- Chlorheksydyna 2% – dodatkowe działanie przeciwbakteryjne
Każdy kanał jest płukany wielokrotnie, używając łącznie około 20-40 ml płynów. Wprowadza się je strzykawką z cienką igłą, która sięga niemal do wierzchołka korzenia. W zaawansowanych gabinetach stosuje się aktywację ultradźwiękową – igła wibrująca z częstotliwością 30 000 Hz, która zwiększa skuteczność płukania o około 40%.
Po wypłukaniu kanały są suszone papierowymi szpilkami – cienkimi, stożkowatymi patyczkami, które wchłaniają wilgoć z wnętrza kanału. Ząb w tym momencie jest całkowicie suchy w środku, choć z zewnątrz wygląda normalnie.
Wypełnienie kanałów gutaperką
Oczyszczone i wysuszone kanały muszą zostać szczelnie wypełnione, aby bakterie nie mogły ponownie zasiedlić pustej przestrzeni. Do tego celu służy gutaperka – materiał przypominający gumę, który w temperaturze pokojowej jest twardy, ale po podgrzaniu staje się plastyczny.
Istnieje kilka technik wypełniania, ale najpopularniejsza to kondensacja boczna na zimno. Dentysta wprowadza do kanału główny czop gutaperkowy – stożkowaty patyczek idealnie dopasowany do rozmiaru opracowanego kanału. Następnie przy użyciu spreaderów (cienkich narzędzi) dociska czop do ścian kanału i wprowadza dodatkowe, cieńsze czopy, zagęszczając wypełnienie.
Prawidłowo wypełniony kanał powinien być szczelny w całej długości, z końcowym punktem 0,5-1 mm przed anatomicznym wierzchołkiem korzenia. Gutaperka widoczna na zdjęciu RTG jako jednolita, jasna linia to znak dobrze wykonanego leczenia.
Przestrzenie między czopami gutaperkowymi wypełnia cement uszczelniający – pasta, która po stwardnieniu tworzy nieprzenikalną barierę. Na zdjęciu rentgenowskim wykonanym bezpośrednio po zabiegu widać jasne, jednorodne wypełnienie sięgające niemal do końca korzenia.
Wygląd zęba po zakończonym leczeniu
Bezpośrednio po wypełnieniu kanałów ząb wygląda specyficznie – ma duży otwór w koronie, przez który widać końcówki czopów gutaperkowych wystające z ujść kanałów. Ten otwór musi zostać zamknięty.
W pierwszej kolejności umieszcza się podkład – warstwę materiału izolującego gutaperkę od ostatecznego wypełnienia. Może to być cement szkło-jonomerowy lub kompozyt flow. Dopiero na nim buduje się właściwe wypełnienie korony, odtwarzając anatomiczny kształt zęba. W przypadku dużych ubytków często konieczne jest wykonanie wkładu koronowo-korzeniowego i korony protetycznej.
Zmiany w strukturze zęba po leczeniu kanałowym są znaczące:
- Brak unerwienia – ząb nie czuje temperatury ani bólu
- Brak ukrwienia – zębina staje się bardziej krucha i ciemnieje
- Utrata wilgoci – ząb traci około 9% zawartości wody
- Zmniejszona elastyczność – zwiększa się ryzyko pęknięć
Badania pokazują, że ząb po leczeniu kanałowym jest o 60% bardziej podatny na złamania niż ząb żywy. Dlatego w zębach bocznych, które przenoszą duże siły żucia, zaleca się założenie korony protetycznej zabezpieczającej przed uszkodzeniem.
Możliwe komplikacje widoczne w strukturze zęba
Nie zawsze leczenie przebiega idealnie. Zdarza się, że w kanale pozostaje fragment złamanego narzędzia – widoczny na zdjęciu RTG jako jasna, cienka linia. Jeśli znajduje się w dolnej części kanału, a reszta jest dobrze wypełniona, nie stanowi problemu. Gorzej, gdy blokuje dostęp do nieoczyszczonej części kanału.
Inną komplikacją jest perforacja – przypadkowe przedziurawienie ściany kanału lub dna komory miazgi. Powstaje wtedy nienaturalne połączenie między wnętrzem zęba a tkankami przyzębia. Na szczęście można je uszczelnić specjalnymi cementami, takimi jak MTA (mineral trioxide aggregate).
Czasem niemożliwe jest znalezienie wszystkich kanałów – niektóre są bardzo cienkie, zakrzywione lub zwapniałe. W zębach trzonowych górnych może występować dodatkowy, czwarty kanał MB2, który łatwo przeoczyć. Niewypełniony kanał to potencjalne źródło przyszłej infekcji.
Kontrola i długoterminowy wygląd zęba
Po zakończeniu leczenia wykonuje się kontrolne zdjęcie rentgenowskie, które pokazuje dokładnie, jak wygląda ząb w środku. Ocenia się szczelność wypełnienia, długość roboczą i ewentualne nieprawidłowości. To zdjęcie stanowi punkt odniesienia dla przyszłych kontroli.
W kolejnych miesiącach i latach ząb może zmieniać wygląd zewnętrzny. Często ciemnieje – to naturalna konsekwencja braku ukrwienia. W zębach przednich problem rozwiązuje się wybielaniem wewnętrznym lub licówkami. Ząb może też stawać się matowy, tracić naturalny połysk żywej szkliwa.
Regularnie – co 6-12 miesięcy – należy wykonywać kontrolne zdjęcia RTG sprawdzające, czy wokół wierzchołka korzenia nie pojawia się ciemny obszar świadczący o zapaleniu. Około 85-95% zębów po prawidłowo wykonanym leczeniu kanałowym funkcjonuje bez problemów przez co najmniej 10 lat. To statystyka, która powinna uspokajać pacjentów obawiających się tego zabiegu.
Ząb po leczeniu kanałowym wymaga szczególnej uwagi, ale nie jest stracony. Zachowuje swoją funkcję w jamie ustnej, pozwala na prawidłowe żucie i utrzymuje przestrzeń w łuku zębowym. Znajomość tego, jak wygląda taki ząb na każdym etapie zabiegu, pomaga zrozumieć, dlaczego procedura zajmuje tyle czasu i wymaga takiej precyzji od stomatologa.